Stellen Sie sich vor, Ihre Knochen werden leise und unbemerkt schwächer. Dieses Phänomen, bekannt als Osteoporose oder Knochenschwund, betrifft Millionen Menschen in Deutschland. Oft merken Betroffene lange Zeit nichts von der fortschreitenden Veränderung.
Die Zahlen sind deutlich: Etwa ein Viertel aller Frauen und 5,6 Prozent der Männer ab 65 Jahren leben mit dieser Diagnose. Die Erkrankung kommt schleichend und bleibt häufig unentdeckt, bis es vielleicht zu einem Bruch kommt.
Genau hier setzt die Bedeutung der Früherkennung an. Durch rechtzeitiges Handeln können Sie den Verlauf positiv beeinflussen. Dieser Ratgeber informiert Sie über die aktuellen Möglichkeiten. Er zeigt, wie Sie Ihre Knochengesundheit aktiv schützen und fördern können. Eine frühzeitige Diagnose eröffnet neue Chancen für ein starkes und stabiles Leben.
Was ist Knochenabbau und warum ist Früherkennung so wichtig?
Knochen sind kein starres Gerüst, sondern lebendiges Gewebe, das sich ständig erneuert – ein Prozess, der im Laufe des Lebens aus dem Gleichgewicht geraten kann. Diese natürliche Dynamik ist der Schlüssel zum Verständnis von Knochenabbau. Um die Bedeutung der Früherkennung wirklich zu begreifen, muss man zunächst wissen, wie Knochen funktionieren und was passiert, wenn ihr fein abgestimmter Bauplan gestört wird.
Knochengesundheit verstehen: Mehr als nur Kalzium
Starke Knochen brauchen mehr als nur Kalzium. Zwar ist dieses Mineral ein fundamentaler Baustein, doch die Knochengesundheit ist ein komplexes Zusammenspiel. Knochen bestehen aus einer proteinreichen Matrix, die mit Mineralien wie Kalzium und Phosphat ausgehärtet wird.
Bis etwa zum 30. Lebensjahr überwiegt der Aufbau. Danach kann der natürliche Abbau langsam die Oberhand gewinnen. Dieser Umbau wird von Hormonen, der körperlichen Belastung und der Versorgung mit einer Vielzahl von Nährstoffen gesteuert. Vitamin D, Magnesium, Vitamin K2 und hochwertiges Protein spielen hier entscheidende Rollen.
Ein gesunder Knochen ist also nicht einfach nur „dicht“, sondern auch flexibel und belastbar. Eine ausgewogene Ernährung und regelmäßige Bewegung sind die Grundpfeiler, um dieses Gleichgewicht zu erhalten.
Osteoporose – die stille Volkskrankheit
Osteoporose, umgangssprachlich Knochenschwund, ist das Ergebnis eines langfristig gestörten Knochenstoffwechsels. Die Knochensubstanz wird porös und verliert an Stabilität. Das Tückische: Die Erkrankung verläuft oft über Jahre hinweg völlig schmerz- und symptomfrei.
Erst ein vergleichsweise harmloser Sturz oder eine falsche Bewegung kann dann zu einem schweren Bruch führen. Besonders betroffen sind die Wirbelkörper, der Oberschenkelhals und die Handgelenke. Mit zunehmendem Alter steigt das Risiko, weshalb Osteoporose zu den häufigsten Volkskrankheiten in Deutschland zählt.
Genau hier liegt der immense Wert der Früherkennung. Durch eine einfache Knochendichtemessung kann der Zustand der Knochen objektiv bewertet werden, lange bevor es zu einem folgenschweren Ereignis kommt.
Die Folgen von unentdecktem Knochenabbau
Wird ein fortschreitender Knochenabbau nicht erkannt, sind die Konsequenzen oft schwerwiegend. Die erhöhte Frakturgefahr steht dabei im Vordergrund. Ein Oberschenkelhalsbruch im Alter bedeutet häufig einen langen Krankenhausaufenthalt, einen Verlust der Selbstständigkeit und manchmal sogar einen dauerhaften Umzug in ein Pflegeheim.
Doch auch weniger dramatische Brüche mindern die Lebensqualität erheblich. Chronische Schmerzen, eine gekrümmte Körperhaltung durch eingebrochene Wirbel (sogenannter „Witwenbuckel“) und die daraus resultierende Bewegungseinschränkung sind häufige Folgen.
Die Angst vor dem nächsten Sturz kann zu sozialem Rückzug und depressiven Verstimmungen führen. Die frühzeitige Diagnose durch eine Knochendichtemessung ermöglicht es, diesen Teufelskreis zu durchbrechen. Sie ist der erste Schritt, um mit gezielten Maßnahmen die Knochen zu stärken, die Mobilität zu erhalten und die persönliche Unabhängigkeit bis ins hohe Alter zu bewahren.
Früherkennung von Knochenabbau: Der Schlüssel zum Erhalt Ihrer Mobilität
Früherkennung ist kein medizinisches Buzzword, sondern eine konkrete Strategie, um Ihre Bewegungsfreiheit ein Leben lang zu erhalten. Viele Menschen verbinden Knochengesundheit erst mit Maßnahmen, wenn ein Bruch geschehen ist. Dabei liegt der wahre Vorteil darin, lange vor diesem Punkt aktiv zu werden. Eine zeitige Diagnose stellt die Weichen, um den schleichenden Prozess der Osteoporose zu verlangsamen oder sogar zu stoppen. So bleibt Ihre Selbstständigkeit und Lebensfreude erhalten. Ein hilfreicher Anhaltspunkt zur Einordnung der Ergebnisse ist dabei die T-Score-Tabelle nach Alter, die eine bessere Bewertung des individuellen Risikos ermöglicht.
Warum Sie nicht auf offensichtliche Symptome warten sollten
Osteoporose wird oft als „stille Krankheit“ bezeichnet. Das ist kein Zufall. In der Frühphase verursacht der Knochenabbau in der Regel keinerlei Schmerzen oder sichtbare Beschwerden. Die Betroffenen fühlen sich vollkommen gesund. Die ersten spürbaren Symptome treten häufig erst auf, wenn die Erkrankung bereits weit fortgeschritten ist und die Knochen so brüchig geworden sind, dass sie brechen.
Ein Wirbelkörper kann sich bereits bei alltäglichen Bewegungen wie Bücken oder Heben minimal zusammensacken. Oder ein Sturz vom Fahrrad endet nicht nur mit einer Prellung, sondern mit einer hüftgelenksnahen Fraktur. Auf diese alarmierenden Signale zu warten, bedeutet, wertvolle Jahre des präventiven Handelns zu verschenken. Die gute Nachricht lautet: Moderne Diagnoseverfahren können den Verlust an Knochendichte erkennen, lange bevor es zu solch folgenschweren Ereignissen kommt.
Der ökonomische und persönliche Nutzen früher Diagnosen
Die Vorteile einer frühzeitigen Erkennung von Knochenabbau sind vielschichtig und betreffen sowohl die individuelle Lebensqualität als auch das Gesundheitssystem. Eine Analyse der persönlichen Risikofaktoren für Osteoporose ist der erste Schritt in diese positive Richtung.
Persönlicher Nutzen:
- Vermeidung von Frakturen: Die größte Angst – schmerzhafte Knochenbrüche – kann deutlich reduziert werden.
- Erhalt der Mobilität: Stabile Knochen sind die Grundlage für Bewegung, Reisen und ein aktives Sozialleben.
- Weniger Schmerzen und höhere Lebensqualität: Chronische Schmerzen und die Angst vor Stürzen belasten die Psyche. Früherkennung schafft Sicherheit.
- Einfachere Therapie: In frühen Stadien wirken Lebensstiländerungen oft besonders gut, und medikamentöse Behandlungen sind möglicherweise weniger intensiv nötig.
Ökonomischer Nutzen:
- Geringere Behandlungskosten: Die Versorgung einer Hüftfraktur ist um ein Vielfaches teurer als eine präventive Knochendichtemessung und Basis-Therapie.
- Erhalt der Arbeitskraft: Berufstätige bleiben länger leistungsfähig und vermeiden lange Ausfallzeiten.
- Entlastung des Gesundheitssystems: Prophylaxe senkt die Anzahl kostenintensiver Notfalloperationen und Reha-Maßnahmen.
- Selbstständigkeit im Alter: Pflegebedürftigkeit wird hinausgezögert oder vermieden, was persönliche und finanzielle Ressourcen schont.
Die Investition in eine Früherkennungsuntersuchung zahlt sich somit auf allen Ebenen aus. Sie ist ein Akt der Selbstfürsorge, der Ihnen ermöglicht, die Kontrolle über Ihre Knochengesundheit und damit über Ihre Zukunft zu behalten. Der nächste logische Schritt ist es, Ihre individuellen Risikofaktoren zu verstehen.
Risikofaktoren erkennen: Sind Sie gefährdet?
Eine realistische Selbsteinschätzung Ihrer Knochengesundheit beginnt mit dem Verständnis der Risikofaktoren. Nicht alle sind gleich gewichtet und vor allem: nicht alle liegen in Ihrer Hand. Die systematische Unterscheidung hilft Ihnen, den Fokus auf das zu legen, was Sie aktiv verändern können. So gewinnen Sie mehr Kontrolle über Ihre eigene Gesundheit und können gezielt Maßnahmen ergreifen, um Ihre Knochen langfristig zu stärken.

Nicht beeinflussbare Risikofaktoren
Diese Faktoren sind vorgegeben. Sie zu kennen, ist wichtig für eine individuelle Risikobewertung, auch wenn Sie sie nicht ändern können.
Alter und Geschlecht
Das Risiko für Knochenschwund steigt mit den Lebensjahren. Ab dem 50. Lebensjahr beschleunigt sich der natürliche Abbau. Frauen nach der Menopause sind besonders betroffen. Der sinkende Östrogenspiegel führt zu einem rapiden Verlust an Knochenmasse.
Genetische Veranlagung und Familiengeschichte
Wenn Eltern oder Geschwister unter Osteoporose litten oder sich Hüftfrakturen zuzogen, ist Ihr eigenes Risiko erhöht. Genetische Faktoren beeinflussen die maximale Knochendichte, die in jungen Jahren erreicht wird.
Beeinflussbare Risikofaktoren und Lebensstil
Hier haben Sie die Kontrolle. Die Modifikation dieser Faktoren ist der Kern jeder wirksamen Prävention für Ihre Knochengesundheit.
Ernährungsgewohnheiten und Nährstoffmangel
Eine dauerhaft unzureichende Zufuhr knochenrelevanter Nährstoffe schwächt das Skelett. Die kritischsten sind:
- Kalziummangel: Der Baustoff für Knochen ist in Milchprodukten, grünem Gemüse und Mineralwasser enthalten.
- Vitamin-D-Mangel: Ohne dieses „Sonnenvitamin“ kann Kalzium nicht optimal aufgenommen werden.
- Unterversorgung mit Magnesium, Vitamin K2 und Protein.
Bewegungsmangel und Körpergewicht
Knochen brauchen mechanische Reize, um stark zu bleiben. Wer sich wenig bewegt, baut schneller ab. Besonders kritisch ist Untergewicht (BMI unter 20). Ein zu geringes Körpergewicht bietet dem Skelett zu wenig belastende Stimuli und ist oft mit Nährstoffdefiziten verbunden.
Rauchen und Alkoholkonsum
Beide Substanzen wirken direkt toxisch auf die knochenaufbauenden Zellen (Osteoblasten).
- Rauchen: Beeinträchtigt die Durchblutung des Knochengewebes und beschleunigt den Östrogenabbau.
- Erheblicher Alkoholkonsum: Stört den Kalziumstoffwechsel und erhöht das Sturzrisiko.
Bestimmte Medikamente und Vorerkrankungen
Einige Krankheiten und ihre Therapien können die Knochengesundheit sekundär schädigen. Dazu zählen:
- Langzeittherapie mit Kortison (Glukokortikoiden): Ein Hauptrisikofaktor für medikamenteninduzierte Osteoporose.
- Vorerkrankungen: Diabetes mellitus (Typ 1), Schilddrüsenüberfunktion, chronisch-entzündliche Darmerkrankungen (z.B. Morbus Crohn) oder neurologische Erkrankungen, die die Mobilität einschränken.
Das Vorhandensein nicht-beeinflussbarer Risiken ist kein Schicksal. Sie können durch einen aktiven Lebensstil und bewusste Ernährung viel für den Erhalt Ihrer Knochengesundheit tun. Der erste Schritt ist immer das Wissen um die eigenen Risiken.
Warnsignale und Symptome, die Sie ernst nehmen sollten
Ein leichter, anhaltender Rückenschmerz oder das Gefühl, dass Kleidung plötzlich länger wirkt, können Vorboten eines ernsteren Problems sein. Die Osteoporose Symptome beginnen oft so dezent, dass sie im Alltag untergehen. Es ist entscheidend, diese Signale des Körpers richtig zu deuten, um nicht erst bei einem schmerzhaften Bruch zu reagieren.
Die „stillen“ Frühsymptome
Im Anfangsstadium raubt Osteoporose die Knochenstärke, ohne laut Alarm zu schlagen. Typische frühe Osteoporose Symptome sind deshalb subtil und werden häufig anderen Ursachen zugeschrieben.
Dazu gehören unklare, chronische Rückenschmerzen, besonders im Bereich der Brust- und Lendenwirbelsäule. Ein kaum merklicher Größenverlust von mehr als vier Zentimetern im Vergleich zur Körpergröße im jungen Erwachsenenalter ist ein starkes Indiz.
Auch eine minimal veränderte Haltung kann ein Hinweis sein. Die Wirbelsäule beginnt sich leicht zu krümmen, was zunächst vielleicht nur als „schlechte Angewohnheit“ erscheint. Diese stillen Warnzeichen fordern Ihre Aufmerksamkeit.
Alarmzeichen für fortgeschrittenen Knochenabbau
Wenn der Knochenabbau weiter fortschreitet, werden die Osteoporose Symptome deutlich sicht- und spürbar. Diese Zeichen sollten Sie unbedingt ernst nehmen und umgehend ärztlich abklären lassen.
- Rundrücken („Witwenbuckel“): Eine starke Krümmung der Brustwirbelsäule nach vorne wird sichtbar.
- Vorgewölbter Unterbauch („Osteoporosebäuchlein“): Durch den verkürzten Rumpf und das Nach-vorne-Kippen des Beckens wölbt sich der Bauch vor.
- „Tannenbaumhaut“: An Rücken oder Flanken bilden sich durch den Hautüberschuss bei verringerter Körpergröße charakteristische, senkrechte Falten.
- Wirbelkörper-Einbrüche: Plötzliche, heftige Rückenschmerzen können auf eingebrochene Wirbel hindeuten.
- Frakturen bei geringer Belastung: Knochenbrüche an Hüfte, Handgelenk oder Oberarm, die ohne schweren Sturz oder Unfall auftreten, sind ein klares Alarmzeichen.
Diese Symptome sind keine normale Alterserscheinung, sondern medizinische Warnsignale. Sie zeigen, dass die Knochenstabilität bereits erheblich beeinträchtigt ist und dringender Handlungsbedarf besteht.
Diagnoseverfahren: Vom Basis-Check bis zur High-Tech-Analyse
Eine zuverlässige Osteoporose Diagnose stützt sich auf mehrere Säulen. Dieser Prozess beginnt mit einfachen, nicht-invasiven Schritten und kann bis zu hochpräzisen bildgebenden Verfahren reichen. Das Ziel ist immer ein individuelles und genaues Bild Ihrer Knochengesundheit.
Der Arzt-Patienten-Dialog und die Anamnese
Jede gute Osteoporose Diagnose startet mit einem ausführlichen Gespräch. Ihr Arzt wird Ihre persönliche Krankengeschichte und Ihre Lebensgewohnheiten erfragen. Typische Fragen betreffen frühere Knochenbrüche, Erkrankungen in der Familie, Medikamenteneinnahme und Ihre Ernährung.
Dieser Dialog hilft, erste Risikofaktoren zu identifizieren. Oft nutzen Ärzte standardisierte Fragebögen oder Rechner wie den FRAX®-Score. Dieser bewertet Ihre Wahrscheinlichkeit, in den nächsten zehn Jahren einen osteoporotischen Bruch zu erleiden.
Körperliche Untersuchung und Labortests
Nach dem Gespräch folgt eine körperliche Untersuchung. Der Arzt prüft Ihre Körpergröße. Ein Größenverlust von mehr als vier Zentimetern im Alter kann ein Hinweis auf Wirbelkörper-Einbrüche sein.
Die Muskelkraft und der Gang werden beurteilt. Dies gibt Aufschluss über Ihr Sturzrisiko. Eine gründliche Untersuchung ist die Basis für alle weiteren Schritte.
Blut- und Urinuntersuchungen auf Knochenmarker
Labortests sind ein wichtiger Baustein. Sie messen bestimmte Substanzen im Blut oder Urin, die Aufschluss über den Knochenstoffwechsel geben. Man unterscheidet zwischen Abbau- und Aufbaumarkern.
- Abbaumarker (z.B. CTX im Serum): Zeigen an, wie schnell Knochensubstanz abgebaut wird.
- Aufbaumarker (z.B. Osteocalcin): Geben Auskunft über die Aktivität der knochenaufbauenden Zellen.
Ein neuartiger, strahlenfreier Blut- und Urintest (OsteoTest) zielt auf die Früherkennung ab. Er kann Veränderungen im Knochenstoffwechsel schon erkennen, bevor es zu einem deutlichen Dichteverlust kommt. Labortests allein reichen für eine definitive Diagnose nicht aus, ergänzen das Gesamtbild aber perfekt.
Die Knochendichtemessung (Osteodensitometrie)
Dies ist das zentrale Verfahren zur objektiven Bestimmung der Knochenmineraldichte. Es misst, wie viel Kalzium und andere Minerale in einem definierten Knochenabschnitt enthalten sind. Die Ergebnisse werden mit den Werten junger, gesunder Erwachsener verglichen.
DXA – der aktuelle Goldstandard
Die DXA-Methode (Dual-Röntgen-Absorptiometrie) gilt als genauestes Verfahren. Sie verwendet eine sehr geringe Röntgenstrahlung. Gemessen wird meist die Lendenwirbelsäule und der Oberschenkelhals.
Das Ergebnis ist der sogenannte T-Wert. Anhand dieses Werts wird eingeteilt:
| T-Wert | Befund | Bedeutung |
|---|---|---|
| Größer als -1 | Normal | Kein Hinweis auf Knochenabbau. |
| -1 bis -2,5 | Osteopenie | Verminderte Knochendichte, Vorstufe der Osteoporose. |
| Kleiner als -2,5 | Osteoporose | Diagnose einer Osteoporose liegt vor. |
Eine Basisdiagnostik mittels DXA wird ab einem Alter von etwa 70 Jahren oder bei speziellen Risikofaktoren früher empfohlen. Die Kosten werden von den Krankenkassen übernommen, wenn eine medizinische Indikation vorliegt.
Quantitativer Ultraschall (QUS) als Alternative
Besonders für Vorsorgeuntersuchungen wird oft der quantitative Ultraschall genutzt. Dabei wird meist die Ferse untersucht. Der große Vorteil: Das Verfahren kommt komplett ohne Strahlung aus.
Der QUS ist mobil einsetzbar, schnell und kostengünstig. Er eignet sich gut für ein erstes Screening. Liefert er auffällige Werte, sollte zur Bestätigung immer eine DXA-Messung folgen.
Innovationen 2026: Neue Wege in der Diagnostik
Die Medizin steht nicht still. Neue Technologien machen die Osteoporose Diagnose präziser, persönlicher und zugänglicher. Hier sind die vielversprechendsten Entwicklungen.
KI-gestützte Bildanalyse und Risikoprognose
Künstliche Intelligenz (KI) lernt, Muster in Röntgen- oder DXA-Bildern zu erkennen, die dem menschlichen Auge verborgen bleiben. Solche Algorithmen können die Knochenstruktur detailliert analysieren.
Sie geben nicht nur die Dichte an, sondern bewerten auch die Mikroarchitektur des Knochens. Das ermöglicht eine genauere Prognose des Bruchrisikos. KI-Systeme werden zunehmend in radiologischen Abteilungen integriert.
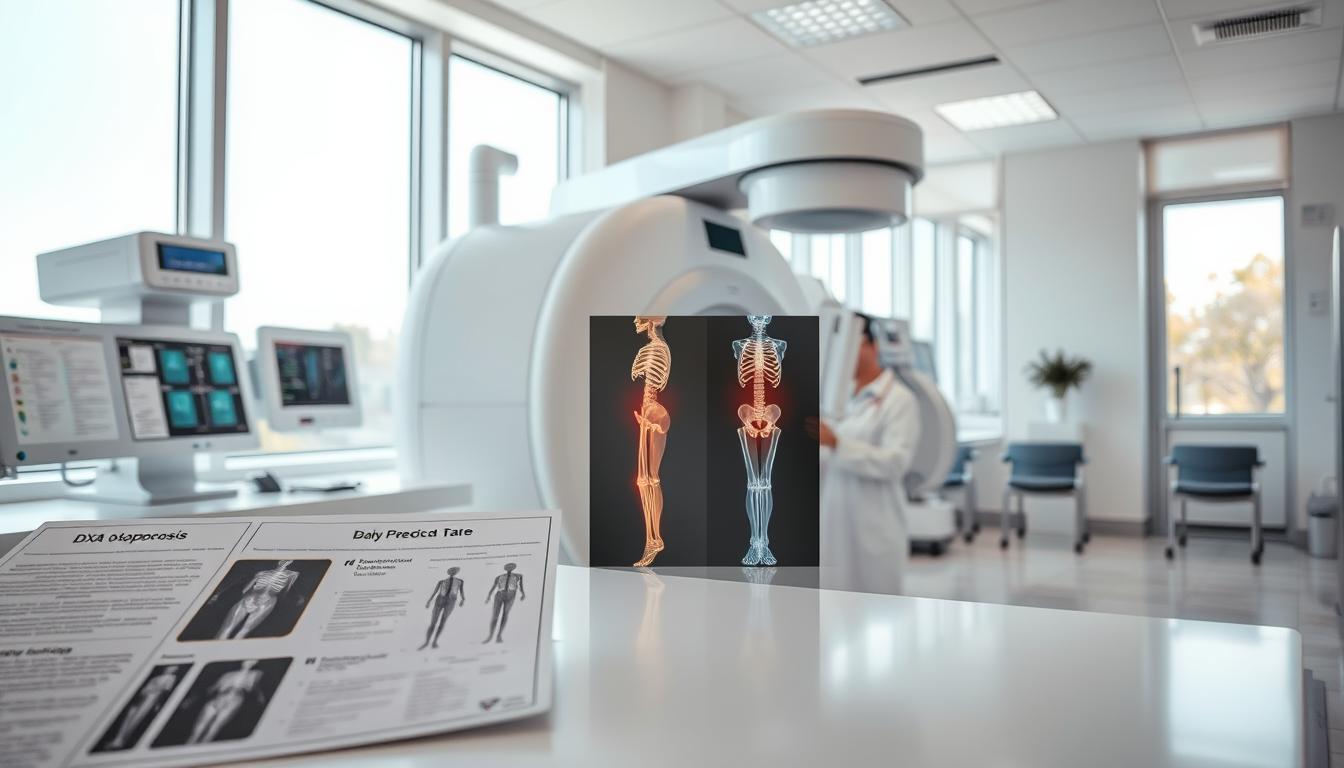
Traktionsbild: Moderne Diagnostik in Aktion
Ein Traktionsbild ist eine spezielle Form der bildgebenden Diagnostik. Es zeigt die Belastbarkeit und Elastizität des Knochens unter simuliertem Zug. Diese Methode hilft, die tatsächliche Stabilität und Bruchfestigkeit besser einzuschätzen als statische Dichte-Messungen allein.
Das Bild veranschaulicht, wie fortschrittliche Bildgebung ein dynamisches Verständnis der Knochengesundheit liefert. Solche Verfahren ergänzen die klassische Osteodensitometrie.
Digitale Gesundheitsanwendungen (DiGA) zur Risikoeinschätzung
DiGA sind vom BfArM geprüfte Apps auf Rezept. Sie unterstützen Patienten bei der Prävention und dem Management von Erkrankungen. Für die Osteoporose Früherkennung gibt es bereits erste Anwendungen.
Diese Apps können durch tägliche Eingaben zu Bewegung, Ernährung und Sturzrisiko ein persönliches Risikoprofil erstellen. Die Daten können mit dem Arzt geteilt werden und den Diagnoseprozess sinnvoll unterstützen.
| Verfahren | Vorteile | Nachteile / Einschränkungen | Typische Indikation |
|---|---|---|---|
| Anamnese & Fragebogen | Kostenlos, nicht-invasiv, erfasst Risikofaktoren | Subjektiv, liefert keine objektiven Messwerte | Erster Schritt bei jedem Verdacht |
| Labortests (Blut/Urin) | Strahlenfrei, zeigt Stoffwechselaktivität, für Früherkennung | Keine Dichtemessung, von Tageszeit beeinflussbar | Ergänzung zur Bildgebung, Verlaufskontrolle |
| DXA-Messung | Goldstandard, präzise, etabliert, Kassenleistung | Geringe Strahlenbelastung, stationäres Gerät | Diagnosesicherung, Verlaufskontrolle bei Risiko |
| Quantitativer Ultraschall | Völlig strahlenfrei, mobil, schnell | Weniger präzise als DXA, meist nur Ferse | Screening, erste Orientierung |
| KI-Analyse & DiGA | Hochpräzise Prognose, persönliche Begleitung | Noch nicht flächendeckend verfügbar, teils Selbstzahlerleistung | Individuelle Risikobewertung, moderne Zusatzdiagnostik |
Die Wahl der richtigen Verfahren für Ihre Osteoporose Diagnose hängt von Ihrer persönlichen Situation ab. Ein erfahrener Arzt kombiniert die Methoden clever, um Ihnen ein klares Bild Ihrer Knochengesundheit zu geben und den besten Therapieweg einzuschlagen.
Prävention durch Ernährung: Bausteine für starke Knochen
Ihre tägliche Ernährung ist der Grundstein für stabile Knochen und kann den entscheidenden Unterschied in der Osteoporose Vorbeugung machen. Was Sie essen, liefert direkt die Baustoffe, aus denen Knochengewebe aufgebaut und ständig erneuert wird. Eine ausgewogene, nährstoffreiche Kost ist daher eine der wirksamsten Waffen gegen Knochenschwund.
Moderne Ernährungsempfehlungen gehen 2026 weit über das einfache „Milch trinken“ hinaus. Sie setzen auf Vielfalt, Bioverfügbarkeit und individuelle Verträglichkeit. Dieser Abschnitt zeigt Ihnen, wie Sie Ihre Knochen mit klugen Lebensmittelauswahl stärken.
Kalzium: Nicht nur aus Milch
Kalzium ist der mengenmäßig wichtigste Mineralstoff in Ihren Knochen. Ein Erwachsener benötigt etwa 1000 mg pro Tag. Milchprodukte wie Joghurt und Käse sind klassische Lieferanten. Doch sie sind nicht die einzige Option.
Für Menschen mit Laktoseintoleranz oder einer veganen Lebensweise gibt es viele Alternativen. Wichtig ist, die Gesamtzufuhr im Blick zu behalten. Kalziumreiches Mineralwasser (mit > 400 mg Ca/l) ist eine unterschätzte Quelle.
Pflanzliche Kalziumquellen und Bioverfügbarkeit
Die Bioverfügbarkeit beschreibt, wie gut der Körper einen Nährstoff aufnehmen kann. Bei pflanzlichem Kalzium kann sie durch natürliche Hemmstoffe wie Oxalsäure oder Phytat reduziert werden. Ein cleverer Umgang mit Lebensmitteln steigert die Aufnahme.
Dunkelgrünes Gemüse wie Grünkohl, Brokkoli und Rucola liefern gut verfügbares Kalzium. Nüsse und Samen, besonders Sesam und Mandeln, sind ebenfalls reich daran. Tofu, wenn er mit Kalziumsulfat hergestellt wurde, ist eine ausgezeichnete Quelle.
Sie können die Bioverfügbarkeit verbessern: Einweichen von Hülsenfrüchten und Getreide reduziert Phytate. Die Kombination mit Vitamin-C-reichen Lebensmitteln (z.B. Paprika zu Spinat) fördert die Aufnahme.

| Lebensmittel | Kalziumgehalt (pro 100g) | Bioverfügbarkeit & Hinweise | Praktischer Tipp |
|---|---|---|---|
| Grünkohl (gekocht) | 150 mg | Hohe Bioverfügbarkeit, wenig Hemmstoffe | Als Beilage oder im Smoothie genießen. |
| Sesamsamen (ungeschält) | 780 mg | Phytate reduzieren Aufnahme; als Mus besser | Tahin (Sesammus) im Dressing verwenden. |
| Mandeln | 250 mg | Gute Quelle, enthält auch Magnesium | Eine Handvoll als Snack oder gemahlen ins Müsli. |
| Feigen (getrocknet) | 160 mg | Fruchtzucker erhöht die Aufnahmefähigkeit | 2-3 Stücke als natürliche Süße im Joghurt. |
| Kalziumreiches Mineralwasser | bis 600 mg | Sehr gute Bioverfügbarkeit, trinkfertig | Etikett checken: „calciumhaltig“ (>150 mg/l). |
Vitamin D: Der unverzichtbare Partner
Vitamin D ist der Schlüssel, der die Tür für Kalzium in den Knochen öffnet. Ohne es kann der Körper das Kalzium aus der Nahrung nicht effizient verwerten. Eine gute Versorgung ist daher zentral für die Osteoporose Vorbeugung.
Unser Körper kann Vitamin D selbst herstellen, benötigt dazu aber UVB-Strahlung von der Sonne. In den sonnenarmen Monaten von Oktober bis März reicht die Synthese in Deutschland oft nicht aus.
Sonneneinstrahlung, Ernährung und Supplementation
Bereits 10-20 Minuten Sonne auf Gesicht und Armen im Sommer genügen. Vermeiden Sie dabei Sonnenbrand. Fettiger Seefisch wie Hering und Lachs liefert Vitamin D. Eier und Pilze (besonders nach UV-Bestrahlung) sind weitere Quellen.
Die offizielle Empfehlung für 2026 sieht eine Supplementation im Winter vor. Täglich 800-1000 IE (Internationale Einheiten) Vitamin D3 gelten für Erwachsene als sicher und wirksam. Lassen Sie im Zweifel Ihren Blutspiegel beim Arzt bestimmen.
Weitere knochenrelevante Nährstoffe: Magnesium, Vitamin K2 & Protein
Ein starkes Knochengerüst braucht mehr als nur Kalzium und Vitamin D. Magnesium ist an der Knochenmineralisation beteiligt. Gute Quellen sind Vollkornprodukte, Hülsenfrüchte, Nüsse und Samen.
Vitamin K2 lenkt das Kalzium dorthin, wo es hingehört: in die Knochen und nicht in die Arterien. Es steckt in fermentierten Lebensmitteln wie Natto, bestimmten Käsesorten und tierischen Produkten von Weidetieren.
Eiweiß (Protein) ist der strukturelle Hauptbestandteil des Knochens. Eine ausreichende Zufuhr beugt Muskelabbau und Untergewicht vor – beides Risikofaktoren für Stürze und Brüche. Gute Proteinquellen sind Hülsenfrüchte, Fisch, mageres Fleisch und Milchprodukte.
Ernährungsmythen und moderne Empfehlungen für 2026
Ein veralteter Mythos besagt, dass Milch unverzichtbar für starke Knochen sei. Heute wissen wir: Eine vielfältige Ernährung mit vielen Kalziumquellen ist genauso effektiv. Der Fokus liegt 2026 auf pflanzlicher Vielfalt und Nachhaltigkeit.
Ein weiterer Irrtum ist die Annahme, dass viel Kalzium allein ausreicht. Ohne die unterstützenden Nährstoffe wie Vitamin D, K2 und Magnesium kann es nicht optimal eingebaut werden. Die Synergie ist entscheidend.
Moderne Ansätze betonen die personalisierte Ernährung. Genetische Faktoren können den Nährstoffbedarf beeinflussen. Ein Ernährungstagebuch oder eine Beratung kann helfen, Ihre individuelle optimale Kost für die Knochengesundheit zu finden.
Vermeiden Sie Untergewicht. Ein zu niedriges Körpergewicht kann die Knochendichte negativ beeinflussen. Achten Sie auf eine energiereiche Ernährung mit allen wichtigen Nährstoffen. So bauen Sie nicht nur Knochen, sondern auch schützende Muskelmasse auf.
Knochenstark durch Bewegung: Die besten Übungen für jede Lebensphase
Der menschliche Knochen ist ein lebendes Gewebe, das auf mechanische Reize reagiert und durch gezielte Belastung gestärkt wird. Neben der richtigen Ernährung ist regelmäßige, knochenfreundliche Bewegung der zweite unverzichtbare Pfeiler für Ihre Skelettgesundheit. Sie spielt eine Schlüsselrolle in der Vorbeugung und ist ein fundamentaler Bestandteil jeder Osteoporose Behandlung.
Das Prinzip der mechanischen Belastung
Unsere Knochen passen sich ständig an die Anforderungen an, die wir an sie stellen. Dies nennt man das „Wolff’sche Gesetz“. Wo Druck und Zug wirken, baut der Körper vermehrt Knochenmasse auf. Umgekehrt baut er sie an wenig genutzten Stellen ab.
Genau hier setzt eine wirksame Bewegungstherapie an. Sie verbessert nicht nur Muskelkraft und Koordination. Sie sendet auch direkte Signale an die Knochenzellen, neue Substanz zu bilden. Dieser Prozess ist in jedem Alter wirksam.
Idealtypische Sportarten für die Knochendichte
Nicht jede Bewegung hat den gleichen Effekt auf die Knochen. Ideal sind Aktivitäten, die das Körpergewicht tragen oder zusätzlichen Widerstand bieten. Die folgende Tabelle gibt einen Überblick über die besten Optionen.
| Kategorie | Beispiele & Übungen | Wirkprinzip | Besonders geeignet für |
|---|---|---|---|
| Gewichtstraining | Kniebeugen, Kreuzheben, Bankdrücken, Training mit Langhanteln, Kurzhanteln oder Geräten | Muskuläre Zugkräfte stimulieren den Knochenaufbau an Wirbelsäule und Hüfte. | Fortgeschrittene, Personen mit guter Grundfitness, präventiv. |
| High-Impact | Joggen, Seilspringen, Tennis, Aerobic mit Sprüngen, Zirkeltraining | Stoßartige Belastungen regen die Dichte in den Bein- und Hüftknochen besonders an. | Jüngere Menschen, Personen ohne Gelenkprobleme, zur Prophylaxe. |
| Alltagsintegration | Zügiges Gehen (Walking/Nordic Walking), Treppensteigen, Wandern, Gartenarbeit | Milde, aber regelmäßige Belastung erhält die Knochenmasse und verbessert das Gleichgewicht. | Einsteiger, ältere Erwachsene, als Basisaktivität für alle. |
Gewichtstraining und Kraftsport
Krafttraining mit freien Gewichten oder an Maschinen ist extrem effektiv. Übungen wie Kniebeugen belasten die für Osteoporose typischen Bruchzonen wie Hüfte und Wirbelsäule positiv. Wichtig ist eine korrekte Ausführung, am besten unter Anleitung.
High-Impact-Aktivitäten und Sprungtraining
Aktivitäten mit kurzen, intensiven Bodenkontakten setzen starke osteogene Reize. Schon einfaches Seilspringen oder Hüpfen auf der Stelle kann die Knochendichte in den Beinen fördern. Beginnen Sie langsam, um Sehnen und Gelenke nicht zu überlasten.
Alltagsintegration: Treppensteigen und zügiges Gehen
Jede Stufe ist ein Mini-Training für Ihre Beinknochen. Entscheiden Sie sich konsequent für die Treppe statt den Aufzug. Zügiges Gehen, idealerweise 30 Minuten täglich, ist die einfachste und sicherste Grundlage für knochengesunde Bewegung.
Trainingsplan für Einsteiger und Fortgeschrittene
Konsistenz ist wichtiger als Intensität. Bauen Sie Bewegung langsam in Ihren Alltag ein.
Für Einsteiger: Starten Sie mit 3 x 30 Minuten zügigem Gehen pro Woche. Integrieren Sie einfache Körpergewichtsübungen wie Wandsitzen oder Zehenspitzenstehen. Steigern Sie sich allmählich.
Für Fortgeschrittene: Streben Sie ein ausgewogenes Programm an: 2x Krafttraining, 1-2x Ausdauer (Joggen, Radfahren) und 1x Gleichgewichtstraining (Yoga, Tai Chi) pro Woche. Diese Kombination deckt alle Aspekte der Knochen- und Sturzprävention ab.
Vorsicht bei bereits bestehender Osteoporose
Bei diagnostiziertem Knochenschwund ist Bewegung weiterhin essenziell, aber Sicherheit hat oberste Priorität. Vermeiden Sie abrupte Drehungen der Wirbelsäule, starkes Vorbeugen und hohe Sturzrisiken.
Spezielle Osteoporose Behandlungsgruppen oder Funktionstraining in Vereinen bieten angeleitete, sichere Programme. Sie verbessern gezielt Muskelkraft, Gleichgewicht und Koordination, um Stürze zu verhindern. Sprechen Sie Ihren Trainingsplan immer mit Ihrem Arzt oder Ihrer Ärztin ab.
Bewegung ist kein Ersatz, sondern eine kraftvolle Ergänzung zu anderen Therapiebausteinen. Gemeinsam mit Ernährung und Medikamenten bildet sie das Fundament für ein aktives, stabiles Leben.
Lebensstil anpassen: Weitere Schutzfaktoren für Ihre Knochen
Um Knochenabbau wirksam zu verhindern, müssen auch Faktoren wie Sicherheit im Alltag, Stress und Genussmittel berücksichtigt werden. Eine optimale Versorgung mit Nährstoffen und regelmäßiges Training bilden das Fundament. Doch erst die Summe aller Lebensbereiche schafft ein robustes Schutzschild für Ihr Skelett.
Sturzprophylaxe: Den Wohnraum sicher gestalten
Ein Sturz ist für fragile Knochen oft der Auslöser für eine Fraktur. Das Sturzrisiko zu minimieren, ist daher ein zentraler Pfeiler, um Knochenabbau zu verhindern. Die meisten Unfälle passieren in den eigenen vier Wänden. Eine gezielte Anpassung Ihrer Umgebung schafft Sicherheit.
Beginnen Sie mit einer kritischen Begehung Ihrer Wohnung. Identifizieren und beseitigen Sie die häufigsten Stolperfallen. Eine sichere Umgebung gibt Ihnen zudem mehr Selbstvertrauen im Alltag.
- Bodenbeläge: Fixieren Sie lose Teppiche und Läufer mit rutschfesten Unterlagen. Vermeiden Sie glatte, glänzende Böden.
- Beleuchtung: Sorgen Sie für helle, gleichmäßige Ausleuchtung, besonders auf Fluren und Treppen. Nachtlichter im Schlaf- und Badezimmer sind sehr hilfreich.
- Badezimmer: Installieren Sie Griffe in Dusche und Badewanne. Verwenden Sie rutschfeste Matten. Eine Sitzgelegenheit beim Duschen entlastet.
- Allgemeine Ordnung: Halten Sie Verkehrswege frei von Kabeln, Schuhen oder anderen Gegenständen. Stühle sollten immer vollständig unter den Tisch geschoben werden.
Stressmanagement und ausreichender Schlaf
Chronischer Stress und Schlafmangel wirken sich negativ auf den Knochenstoffwechsel aus. Bei Dauerstress schüttet der Körper vermehrt Cortisol aus. Dieses Hormon kann den Knochenabbau fördern und die Einlagerung von Mineralstoffen hemmen.
Ausreichender, erholsamer Schlaf ist die regenerative Phase für den gesamten Organismus – auch für die Knochen. Im Tiefschlaf finden wichtige Reparatur- und Aufbauprozesse statt. Ein konstanter Schlafmangel unterbricht diese natürliche Regeneration.
Integrieren Sie einfache Entspannungstechniken in Ihren Tag. Schon fünf Minuten bewusstes Atmen oder ein kurzer Spaziergang in der Natur können den Stresspegel senken. Priorisieren Sie Ihre Schlafhygiene mit festen Zeiten und einem abgedunkelten, kühlen Schlafzimmer.
Umgang mit knochenschädigenden Substanzen
Bestimmte Genussmittel stellen direkte Risikofaktoren für die Knochengesundheit dar. Ein verantwortungsvoller Umgang ist essenziell, um Knochenabbau zu verhindern.
Rauchen: Nikotin und andere Schadstoffe im Tabakrauch schädigen die knochenaufbauenden Zellen, die Osteoblasten. Sie beeinträchtigen zudem die Durchblutung des Knochengewebes und stören den Kalziumstoffwechsel. Ein Rauchstopp ist eine der effektivsten Maßnahmen für Ihre Knochen.
Alkohol: Ein erheblicher und regelmäßiger Alkoholkonsum wirkt sich negativ aus. Alkohol kann die Aufnahme von Kalzium im Darm behindern und die Nierenfunktion beeinträchtigen, was zu einem verstärkten Mineralstoffverlust führt. Die Leitlinie lautet: Genießen Sie Alkohol nur in Maßen.
Überprüfen Sie auch Ihre regelmäßige Medikamenteneinnahme mit Ihrem Arzt. Bestimmte Arzneimittel (z.B. Kortison bei Langzeitanwendung) können den Knochenstoffwechsel beeinflussen. Ein offenes Gespräch ermöglicht es, Risiken zu besprechen und gegebenenfalls gegenzusteuern.
Indem Sie Ihren Wohnraum sicherer gestalten, für Ausgleich sorgen und bewusst mit Substanzen umgehen, ergänzen Sie Ihre Präventionsstrategie perfekt. Dieser ganzheitliche Ansatz ist der Schlüssel, um Ihre Knochen langfristig stark und gesund zu erhalten.
Nach der Früherkennung: Behandlungsoptionen und Leben mit der Diagnose
Die Diagnose Osteoporose ist kein Endpunkt, sondern der Startschuss für gezielte Maßnahmen zum Erhalt Ihrer Mobilität und Lebensqualität. Ein bestätigter Knochenabbau bedeutet heute nicht, sich mit Einschränkungen abzufinden. Moderne Behandlungsstrategien setzen genau dort an, wo Ihre Knochen Unterstützung benötigen. Dieser Abschnitt führt Sie durch die verschiedenen Therapiesäulen und zeigt, wie Sie auch mit der Diagnose ein aktives Leben führen können.
Basis-Therapie: Ernährung und Bewegung optimieren
Jede wirksame Osteoporose-Behandlung baut auf einer soliden Basis auf. Diese Basistherapie ist keine vorübergehende Maßnahme, sondern ein dauerhafter Begleiter. Sie kombiniert eine knochenbewusste Ernährung mit gezielter Bewegung.
Die Ernährung liefert die Bausteine für den Knochenstoffwechsel. Kalzium und Vitamin D bleiben die wichtigsten Partner. Vitamin D verbessert die Aufnahme von Kalzium im Darm. Moderne Empfehlungen betonen auch die Rolle von Magnesium, Vitamin K2 und hochwertigem Protein.
Parallel dazu stärkt gezielte Bewegung die Knochen durch mechanische Reize. Krafttraining, zügiges Gehen und Gleichgewichtsübungen sind zentral. Diese Kombination aus Nährstoffen und Belastung bildet das Fundament für den Erhalt und Aufbau gesunder Knochen.
Medikamentöse Ansätze: Bisphosphonate und Biologika
Nicht bei jedem diagnostizierten Knochenschwund sind sofort Medikamente nötig. Der Arzt entscheidet darüber basierend auf Ihrem individuellen Frakturrisiko. Dieses Risiko wird nicht allein durch den T-Wert der Knochendichtemessung bestimmt. Alter, Vorerkrankungen und Sturzrisiko fließen mit ein.
Bei hohem Frakturrisiko kommen spezielle Medikamente zum Einsatz. Sie verlangsamen den Knochenabbau oder stimulieren sogar den Knochenaufbau. Die Wahl des Mittels hängt von Ihrer persönlichen Situation ab.
Die folgende Tabelle gibt einen Überblick über die wichtigsten Medikamentenklassen:
| Medikamentenklasse | Wirkweise | Typische Anwendung | Besonderheiten 2026 |
|---|---|---|---|
| Bisphosphonate (z.B. Alendronat) | Hemmen knochenabbauende Zellen (Osteoklasten). | Erstlinientherapie bei postmenopausaler Osteoporose. | Lange Wirkdauer, teilweise jährliche Infusion möglich. |
| Denosumab (Biologikum) | Antikörper, der den Abbau hemmt. | Bei Unverträglichkeit oder Unwirksamkeit von Bisphosphonaten. | Subkutane Spritze alle 6 Monate; regelmäßige Einnahme wichtig. |
| SERM (Raloxifen) | Östrogen-ähnliche Wirkung am Knochen. | Besonders bei Frauen mit erhöhtem Wirbelkörperbruchrisiko. | Kann auch Brustkrebsrisiko leicht senken. |
| Teriparatid | Stimuliert knochenaufbauende Zellen (Osteoblasten). | Bei sehr hohem Frakturrisiko oder Therapieversagen. | Subkutane tägliche Injektion für max. 24 Monate. |
| Romosozumab (Biologikum) | Hemmt Abbau und fördert gleichzeitig Aufbau. | Bei schwerer Osteoporose mit hohem Frakturrisiko. | Neuer dualer Wirkmechanismus; Therapie auf 12 Monate begrenzt. |
Neue Wirkstoffe und personalisierte Medizin (Stand 2026)
Die Forschung schreitet stetig voran. Im Jahr 2026 gewinnt die personalisierte Medizin an Bedeutung. Das Ziel ist, die Therapie noch genauer auf Ihr individuelles Krankheitsprofil abzustimmen.
Neue Wirkstoffklassen zielen auf spezifische Signalwege im Knochenstoffwechsel ab. Gentests könnten in Zukunft helfen, das Ansprechen auf bestimmte Medikamente besser vorherzusagen. Ihr Arzt kann so die Behandlung wählen, die mit der höchsten Wahrscheinlichkeit Ihre Knochendichte verbessert.
Diese Entwicklung bedeutet mehr Sicherheit und Effizienz für Sie. Der Fokus verschiebt sich von der Standardtherapie hin zur maßgeschneiderten Lösung für gesunde Knochen.
Nicht-medikamentöse Verfahren und Physiotherapie
Medikamente sind nur ein Teil des Puzzles. Nicht-medikamentöse Verfahren ergänzen die Behandlung optimal. Die Physiotherapie steht hier an erster Stelle.
Ein speziell geschulter Physiotherapeut erarbeitet mit Ihnen ein sicheres Training. Dieses Training kräftigt die stützende Muskulatur und verbessert Balance und Koordination. So beugen Sie Stürzen wirksam vor.
Ergotherapeuten analysieren und optimieren Ihre täglichen Abläufe zu Hause. Sie zeigen, wie Sie knochenfreundlich heben, bücken und sich bewegen. Diese praktische Unterstützung gibt Ihnen Sicherheit im Alltag zurück.
Die psychische Verarbeitung und Alltagsbewältigung
Die Diagnose „Osteoporose“ kann emotional belasten. Sorgen um die Zukunft und die eigene Unversehrtheit sind normal. Wichtig ist, diese Gefühle ernst zu nehmen und aktiv damit umzugehen.
Akzeptanz ist der erste Schritt. Informieren Sie sich seriös über Ihre Erkrankung. Wissen gibt Kontrolle und reduziert Ängste. Setzen Sie sich realistische, positive Ziele, wie das regelmäßige Spazierengehen oder das Kochen eines knochenstärkenden Gerichts.
Reden Sie mit Vertrauenspersonen über Ihre Situation. Offenheit entlastet und schafft Verständnis in Ihrem Umfeld. So verwandeln Sie die Diagnose von einer Bedrohung in eine managbare Aufgabe.
Unterstützungsnetzwerke und Selbsthilfegruppen
Sie sind nicht allein. Der Austausch mit anderen Betroffenen kann eine enorme Stütze sein. In Selbsthilfegruppen teilen Menschen ähnliche Erfahrungen, Ängste und Lösungen.
Solche Gruppen bieten praktische Tipps für den Alltag und emotionale Entlastung. Sie erfahren, wie andere ihre Therapie meistern und Lebensfreude bewahren. Viele Gruppen organisieren auch Vorträge von Fachleuten.
Der Kontakt kann persönlich oder online stattfinden. Dieser soziale Rückhalt stärkt Ihre Motivation und zeigt konkrete Wege zur Bewältigung auf.
Langfristige Perspektive und Lebensqualität erhalten
Mit Osteoporose zu leben bedeutet, langfristig zu denken. Die heutigen Therapien ermöglichen es, den Krankheitsverlauf deutlich zu verlangsamen. Das oberste Ziel ist, Ihre Lebensqualität und Unabhängigkeit zu erhalten.
Konzentrieren Sie sich auf das, was Sie können, nicht auf mögliche Einschränkungen. Pflegen Sie Ihre Hobbys und sozialen Kontakte. Eine positive Einstellung und aktive Teilhabe am Leben sind selbst heilsam.
Regelmäßige Kontrolluntersuchungen geben Ihnen und Ihrem Arzt Sicherheit. Sie zeigen, ob die Therapie wirkt und wo eventuell nachjustiert werden muss. Mit diesem aktiven Management bleiben Sie auch langfristig auf dem Weg zu gesunden Knochen.
Ihr persönlicher Aktionsplan: Schritte für gesunde Knochen
Ein proaktives Management Ihrer Knochengesundheit beginnt mit einem strukturierten Vorgehen. Wir unterteilen es hier in fünf konkrete Schritte. Dieser Plan hilft Ihnen, die Erkenntnisse aus diesem Artikel sofort umzusetzen.
Von der ersten Risikobewertung bis zur langfristigen Kontrolle begleitet Sie dieser Fahrplan. So nehmen Sie Ihre Knochengesundheit selbst in die Hand – mit den Möglichkeiten von Osteoporose 2026 im Blick.
Step 1: Risikoeinschätzung und Arztgespräch
Der erste Schritt ist eine ehrliche Selbstbewertung. Schauen Sie sich die nicht-beeinflussbaren Risikofaktoren an. Dazu gehören Ihr Alter, Geschlecht und die Familiengeschichte.
Frauen ab 50 wird besonders zu einer Früherkennungsuntersuchung geraten. Vereinbaren Sie basierend auf dieser Einschätzung einen Termin bei Ihrem Hausarzt oder einer Fachärztin.
Besprechen Sie Ihre Sorgen und lassen Sie sich beraten. Ein offenes Gespräch ist der Grundstein für jede weitere Maßnahme.
Step 2: Ernährung und Supplemente checken
Analysieren Sie eine typische Woche Ihrer Ernährung. Halten Sie fest, wie oft kalziumreiche Lebensmittel wie Brokkoli, Grünkohl oder Mineralwasser auf Ihrem Teller landen.
Prüfen Sie auch Ihre Vitamin-D-Versorgung. Gerade in den dunklen Monaten kann ein Supplement sinnvoll sein. Besprechen Sie die Einnahme und Dosierung immer mit Ihrer Ärztin.
Ein einfacher Ernährungstagebuch für eine Woche bringt oft überraschende Erkenntnisse. Nutzen Sie diese, um gezielt zu optimieren.
Step 3: Bewegungsroutine etablieren
Bewegung muss kein Hochleistungssport sein. Wichtig ist Regelmäßigkeit und die richtige Art der Belastung. Ideal sind kraftaufbauende und belastende Übungen.
Start klein, bleib dran! Drei Einheiten à 30 Minuten pro Woche sind ein super Anfang. Kombinieren Sie zügiges Gehen oder Treppensteigen mit leichten Kraftübungen.
Sie können Hanteln, Widerstandsbänder oder einfach Ihr eigenes Körpergewicht nutzen. Ein Mix aus Wandern, Tanzen und Yoga hält die Knochen stark.
Step 4: Lebensstil-Faktoren optimieren
Gestalten Sie Ihr Zuhause sturzsicher. Entfernen Sie Stolperfallen wie Teppichkanten und sorgen Sie für gute Beleuchtung. Das ist aktive Sturzprophylaxe.
Reduzieren Sie knochenschädigende Substanzen. Dazu zählen Nikotin und übermäßiger Alkoholkonsum. Auch chronischer Stress kann den Knochenstoffwechsel belasten.
Ausreichender, erholsamer Schlaf gibt dem Körper Zeit zur Regeneration. Kleine Änderungen haben hier oft eine große Wirkung.
Step 5: Regelmäßige Kontrollen einplanen
Gesundheitsvorsorge ist ein Marathon, kein Sprint. Planen Sie daher von Anfang an Folgeuntersuchungen ein. Dies gibt Ihnen Sicherheit und zeigt den Erfolg Ihrer Maßnahmen.
Nach Beginn einer Therapie oder bei bekannten Risiken sind Kontrollen der Knochendichte alle ein bis zwei Jahre sinnvoll. Besprechen Sie den idealen Rhythmus mit Ihrem Arzt.
Halten Sie diese Termine konsequent ein. Moderne Diagnostik im Kontext von Osteoporose 2026 ermöglicht eine präzise Verlaufskontrolle.
| Schritt | Ziel | Konkrete Aktion | Zeitrahmen |
|---|---|---|---|
| 1. Risikoeinschätzung | Persönliches Risikoprofil verstehen | Selbstcheck durchführen & Arzttermin vereinbaren | Sofort / Innerhalb von 4 Wochen |
| 2. Ernährung checken | Optimale Nährstoffversorgung sichern | 1-Wochen-Ernährungstagebuch führen & Supplemente besprechen | Nächste 2 Wochen |
| 3. Bewegung etablieren | Knochenstärkende Routine aufbauen | 3x pro Woche 30 Min. Kraft- & Belastungstraining planen | Dauerhaft, Start in Woche 3 |
| 4. Lebensstil optimieren | Risikofaktoren im Alltag minimieren | Wohnung sturzsicher machen & schädliche Substanzen reduzieren | Laufend, Priorisierung in Monat 1 |
| 5. Kontrollen einplanen | Langfristigen Erfolg messbar machen | Folgetermin für Knochendichtemessung (alle 1-2 Jahre) vereinbaren | Nach Therapiebeginn / Arztempfehlung |
Fazit
Die Früherkennung von Knochenabbau ist der wirksamste Schutz für Ihre langfristige Mobilität und Lebensqualität. Wie dieser Ratgeber zeigt, ermöglicht ein frühzeitiges Handeln, den Prozess zu verlangsamen und schwerwiegende Folgen wie Brüche zu verhindern oder deutlich hinauszuzögern.
Sie haben heute mehr Einflussmöglichkeiten denn je. Eine knochenbewusste Ernährung, regelmäßige Bewegung und ein angepasster Lebensstil bilden das starke Fundament. Moderne Diagnostik wie die präzise DXA Messung bietet klare Fakten für Ihre persönliche Risikobewertung.
Die Perspektive für das Jahr 2026 ist positiv. Selbst bei einer Diagnose stehen wirksame Therapien und innovative digitale Hilfen zur Verfügung. Nutzen Sie diese Werkzeuge. Übernehmen Sie aktiv die Verantwortung für Ihre Knochengesundheit.
Ein aktives Leben mit starken Knochen ist kein Zufall. Es ist das Ergebnis von Wissen, Vorsorge und der rechtlichen Nutzung von Methoden wie der DXA Messung. Beginnen Sie noch heute, in Ihre Knochengesundheit zu investieren.